]]>救急隊員のための基礎講座2(1999/5月号)産科・新生児
OPSホーム>投稿・報告一覧>救急隊員のための基礎講座2(1999/5月号)産科・新生児
AEMLデータページから引っ越してきました
HTMLにまとめて下さいました粥川正彦氏に感謝いたします
目次
救急隊員のための基礎講座
- 産科・新生児
- 1)妊娠が疑われた傷病者に対する問診のしかたを教えて欲しい。
- 2)母体がCPAとなった場合、胎児の取り扱いで救急隊としてできうる処置はあるのか?
- 3)経産婦と初産婦での処置の違いがあるか。
- 4)陰部の観察には勇気がいる。その時期と必要性、インフォームドのこつ。
- 5)分娩時、児頭が出てきたら手で押さえ娩出しないようにし早急に病院へ搬送した方が良いと、ある産婦人科の医師に言われたことがあるが。
- 6)骨盤位分娩の場合、救急隊としてできる処置等の注意点について。
- 7) 分娩介助時の清潔・不潔について
- 8) 臍帯切断について
- 9)新生児について
- 10)産婦人科のみの医療機関に通院中の妊婦が家庭内や救急車内で分娩し、しかも新生児が仮死状態であった場合、病院選定や本人・家族への説明・理解について。
- 11)弛緩出血がある場合、輪状マッサージで出血が止まらない場合は子宮内に詰め物(圧迫止血)をしても母胎には影響(特に感染)はないか。
産科・新生児
玉川 進
旭川厚生病院麻酔科医長
たまかわすすむ
078-8211 旭川市1-24-111-3
旭川厚生病院麻酔科
tel 0166-33-7171
fax 0166-33-6075
はじめに
「女をみたら妊娠と思え」これは臨床に携わるものの鉄則で、私も学生のときから繰り返し聞かされた言葉である。さらに「患者は嘘をつく」という産婦人科の格言も覚えておきたい。
医師は、吐き気でも腹痛でも意識消失でも、妊娠可能な年齢の女性の救急疾患では妊娠を念頭に置き診察する。妊娠していないと言っている女性であっても、レントゲン撮影や薬の処方など、常に妊娠の可能性を考えながら治療計画を立てる。
救急隊員にとっては妊娠は医師以上に重要であろう。妊娠出産の救急疾患はどれも死に直結するからである。
1 正常妊娠
卵子は直径0.2〜0.25mm、人体細胞中最大で、肉眼でもはっきりと見える。卵巣から排卵された卵子は待ち受けていた卵管采に吸い上げられ、卵管膨大部へ運ばれここで精子と出会い受精をする。卵子が受精できる時間は6時間程度であり、その間に精子と会わないと死んでしまう。受精卵は細胞分裂をしながら子宮まで降りて受精後7日目に子宮内膜に着床する。着床した受精卵は蛋白分解酵素を分泌し、例えるならエイリアンが宇宙飛行士を貪るように子宮内膜を喰い進み胎盤となって、母親の血液から酸素と栄養を奪いながら大きくなっていく。
妊娠期間は着床から分娩までは265日、最終月経の第1日から分娩までは280日である。妊娠した場合、次の月経予定日を過ぎた頃(妊娠3週)には尿検査で妊娠がわかる。しかし、妊娠の確定診断には少なくともあと2週間後の超音波検査で胎嚢(胎児の原型となる袋)を確認する必要がある。胎児の体重は6カ月末で650g,7カ月末で1000gである。胎児側に異常がない場合、1000gなら何の合併症もなく成長させることが可能だが、1000g以下だと現在の医療技術でも苦しい。旭川厚生病院の記録は395gだが、これは奇跡である。
胎盤は妊娠4カ月末に完成する。胎盤は子宮内膜の血の海を覆い隠す蓋である。満期産で直径15-20cm,中央部の厚さ3cm,重さ500gである。胎盤からは臍帯が延びている。臍帯は長さが胎児と同じで満期産児では50cmある。臍帯の中には2本の動脈と1本の静脈があり、胎児の内腸骨動脈→臍帯→胎盤→臍帯→分岐→肝臓か下大静脈、と繋がっている。胎児は羊膜に包まれ、羊水の中に浮かんで成長する。
2 正常分娩
陣痛周期が10分となった時点で分娩開始となり、子宮頚管が直径10cmの全開大になるまでを第1期(初産婦12時間、経産婦6時間)、胎児娩出までを第2期(初産婦3時間、経産婦1.5時間)、胎盤娩出までを第3期(初産婦30分、経産婦15分)としている。
初産婦と経産婦で処置に違いはないが、経産婦の経過は早いので注意が必要である。陣痛は周期的で勝手にくる(不随意)ものであり、胎児娩出直前になると軟産道(子宮頚部と腟壁)の刺激によって知らずにいきむようになる。
分娩時の胎児の先進部位によって頭位と骨盤位(さかご)に分けられる。骨盤位は全分娩の5%である。
破水は羊水が降りてくる児頭に圧され、羊膜が耐えられずに破れて羊水が腟内に流出するものである。分娩第2期になると下降してきた児頭は腟口から見え、産婦は初め肛門の圧迫感を訴え、やがて「いきみたい」と言い出す。いきみだしたら児頭がすぐそこに来ていると考えてよい。
3 救急隊員が行う処置
病院まで間に合わないかなと疑ったら、
1)「どこまで子供が下がっているか確認します」と言って陰部の観察をする。「便がしたい」くらいなら病院に間に合う可能性が高い。「いきみたい」と言われたら分娩介助の覚悟を決める。経産婦なら覚悟が間に合わないときすらある。
2)手袋、臍帯クリップ、ビニールシートなどを用意する。病院に連絡を入れる。
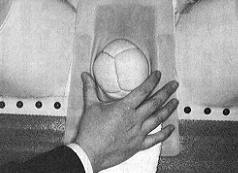 図1
図1
会陰保護。手は「パー」の形で親指と人指し指の股で大陰唇を挟むようにし、掌には会陰保護綿を載せる。
3)妊婦の外陰を出し、足を広げ、会陰保護を行う。手は「パー」の形で親指と人指し指の股で大陰唇を挟むようにし、掌には会陰保護綿を載せる。もう片手は胎児が飛び出さないように児頭に手を添える(図1)。
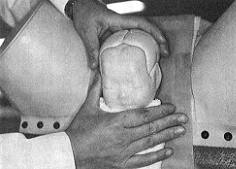 図2
図2
児頭が出てきたらガーゼで児の顔面を拭く。飛び出さないように頭をもう片方の手で押さえておく。4)児頭が出てきたらガーゼで児の顔面を拭く(図2)。呼吸を助けるためである。臍帯が首に巻き付いていたら、緩いときには外し、きついときにはクリップをかけて切る。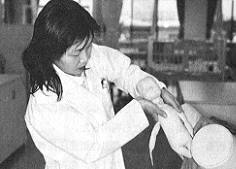 図3
図3
肩が出てきたら腋の下に指を入れて引き上げる。モデルは麻酔科の下田明子医師。二児の母親で、「私もこんなふうにされたんだろうなあ」と緊張していた。
5)肩が出てきたら腋の下に指を入れて引き上げる(図3)。
 図4
図4
臍帯クリップ。6)臍帯クリップをかけ切断する(図4、5)。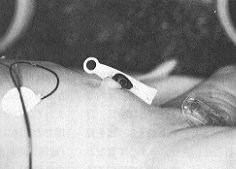
図5
実際に臍帯クリップがかかっているところ。この子は生後3日目。臍帯は黒くミイラ化している。
7)新生児の口腔と鼻腔を吸引し、体を拭く。泣かないときには背中を擦ったり足の裏を叩いたりする。
8)胎盤を引き出し袋にしまう。
9)新生児に酸素投与と保温をしつつ病院へ搬送する。
4 Q and A
1)妊娠が疑われた傷病者に対する問診のしかたを教えて欲しい。
妊娠を疑うことが最も大切。そして、最終月経と、その時から生理が順調に来ているかを尋ねる。しかし、自分の言いたくないことは言わないし、患者は嘘をつくことも多いので、あまり当てにならないかも(事例1)。
2)母体がCPAとなった場合、胎児の取り扱いで救急隊としてできうる処置はあるのか?
胎児に対し救急隊ができることはない。母体の救命が第一。一刻も早く病院に行くように。母体がCPAになってしまえば胎児もすぐ心停止になるので、 母体を助けないことには胎児まで手が回らない。たまに脳死の母親から子供が産まれるのは母体が心停止していないからできることで、心停止の後母体が蘇生しても胎児が正常かどうかはわからない。
3)経産婦と初産婦での処置の違いがあるか。
違いはない。経産婦は経過が早い(事例2)。
4)陰部の観察には勇気がいる。その時期と必要性、インフォームドのこつ。
いきみたいと言い出したときには絶対必要。「ここで生まれる可能性がある。赤ちゃんがどこまで降りてきているか確認する」という。
5)分娩時、児頭が出てきたら手で押さえ娩出しないようにし早急に病院へ搬送した方が良いと、ある産婦人科の医師に言われたことがあるが。
満期産(妊娠38-41週)で正常分娩の場合には、そのまま生ませる方がよい。まだ妊娠満期でなく胎児が小さいときは、手で押さえて病院に急ぐが、小さいから簡単に出てきてしまう。どっちにしろここで取り上げるという覚悟を決める。
6)骨盤位分娩の場合、救急隊としてできる処置等の注意点について。
破水の有無を確認し、破水していたら骨盤高位にして臍帯脱出を防ぐ。胎児が出てきそうなときは手で押さえ込んだほうがよい。骨盤位分娩で最も恐ろしいのは臍帯が先に体外に出てきてしまい、臍帯が児頭と子宮壁に挟まれ胎児が窒息死してしまうことである。
7) 分娩介助時の清潔・不潔について
(1)分娩介助者や新生児を取り扱う隊員は滅菌手袋が必要か?手袋はしたほうがよい。これは、救急隊員自身を感染から守る意味も大きい。
(2)外陰部や会陰部等の消毒の必要性について消毒もしたほうがよい。超緊急時には産婦人科医でも手袋や消毒をする暇がないときがある。
8) 臍帯切断について
(1)臍帯を切断するときに使用するハサミ等の清潔性について
ハサミは清潔なものを使う。臍帯を不潔なハサミで切ってそこから感染すると、細菌が臍帯→臍→肝臓→全身と回る可能性があるため。
(2)新生児が娩出後の臍帯をどれだけ引けば良いのか。
正常に娩出されたなら、後陣痛で胎盤が娩出されるまで臍帯を引かずに待っていればよい。もっといいのは臍帯クリップを使って血流を止めた後に真ん中で切ること。胎盤の血液が新生児に多く流れ込んだ場合、新生児は多血症となる。
多血症とは新生児の心臓の能力を超えて血液がいっぱい体内にある状態で、多すぎる血液により心臓はあっぷあっぷとなる。ちょうど小さなモーターで大量の水を汲み上げるようなものである。だから、素早くクリップをかけて切るようにする。また、臍帯を切ったほうが新生児に対する娩出直後の処置がやりやすい。
(3)臍帯切断の対象について。救急隊は一般的に救命等の場合でやむをえない時のみ臍帯切断を行うとされている。
上記したように、臍帯は切るべきである。胎盤をぶら下げて新生児の処置はできない。臍帯を切って、新生児の口腔内・鼻腔内の吸引を行い、保温を行う。
(4)臍帯切断をする場合に臍帯クリップをかけ、切断する位置が救急隊のテキストによってまちまちである。
私がいる旭川厚生病院の産婦人科では、臍から2cmのところにクリップをかけ、クリップから1.5cmのところで切断している。覚えるべきは、新生児側のクリップは臍から離してかけ、余裕を持って切断することである。あわててしまって臍のぎりぎりでクリップをかけて臍帯切断してしまうと、あとでその子の臍の形が変になる。とにかく、臍から離してクリップをかけることを覚えよう。
(5)臍帯クリップをかける事は、臍帯を切断する時と解釈してよろしいのか?また臍帯の拍動停止後が臍帯クリップかける時期なのか?臍帯クリップをかけ切断せずに搬送ということもありえるのか?
拍動停止まで待つことは昔の話らしい。病院では今はしない。新生児が完全に出たら臍から余裕を持ってクリップ2つを互いに離してかける。そうしてその真ん中で滅菌ハサミで切る。
9)新生児について
(1)新生児の吸引処置にかかわる注意点について
・吸引カテーテルのサイズ
・吸引圧力の問題
カテーテルは8〜10フレンチ(Fr)を使う。吸引圧は100-150mmHgとする。
(2)新生児の救急車内での搬送位置について(臍帯切断・非切断等を含め)口腔内と鼻腔内の吸引が済み、体をしっかり拭いたら乾いたタオルでくるんで隊員がだっこして運ぶのが一番安全だ。
(3)新生児の吸引カテーテルの清潔性についてこれも清潔なものを使うに越したことはない。なければ滅菌していないカテーテルでもよい。
(4)新生児が「泣かない」場合の処置。(背中をこする・足の裏をたたく・逆さまにして尻をたたく)他に大切なことがあるか。 口腔内と鼻腔内の吸引。羊水が呼吸の邪魔をしていることがある。
10)産婦人科のみの医療機関に通院中の妊婦が家庭内や救急車内で分娩し、しかも新生児が仮死状態であった場合、病院選定や本人・家族への説明・理解について。
新生児の状態をありのまま告げれば、本人や家族が産婦人科単科病院を希望することないだろう。新生児集中治療室のある病院に搬送することが最良だが、そこに行けないのなら産婦人科と小児科のある総合病院を選択する。救急隊員としては酸素投与、新生児の保温を行い、パルスオキシメーターを装着して酸素飽和度をモニターする。呼吸循環が悪化するようならバッグマスクでの人工呼吸と心臓マッサージを行う必要がある。
11)弛緩出血がある場合、輪状マッサージで出血が止まらない場合は子宮内に詰め物(圧迫止血)をしても母胎には影響(特に感染)はないか。
弛緩出血では、片方の手を膣に入れて子宮口を塞ぎ、もう片方の手を恥骨上縁に置いて子宮を上下から挟んで止血する。下腹部を冷やすことも忘れない。子宮に詰物をする場合には、ガーゼを5枚結んで膣に押し込むことになるが効果は薄い。感染のことは考える必要はない。出血は命に関わるためである。
次回は小児科の講義を行う。
謝辞
本講義に当たっては旭川厚生病院産婦人科 首藤聡子 医長、旭川市消防本部 菊地和実、真岩敦、山田博司 救命士、留萌消防組合 中路和也、梅澤卓也、菊池智人 救命士の協力を得ました。
事例1:「患者は嘘をつく」
34歳女性、経産婦。「妻が腹痛を訴えています。過去に子宮摘出しています。」子宮摘出との情報のため、産婦人科救急よりも、急性腹症、肝疾患(腹水)、悪性新生物を考えつつ現場到着した。
現場は4階建ての市営住宅の3階。主訴は下腹部と外陰部の激痛。傷病者は居間に前屈みでおり、両手を床に突き上体を支えるような体位でいた。腹部膨満著明。JCS-I-0、顔面蒼白、冷感を認めた。外陰部から出血が少量あった。激痛のため搬送時の体位選択に苦慮し、左側臥位で搬送した。
車内収容後には疼痛は1分間隔となった。3人の隊員(全員救命士)顔を見合わせることしきり。うすうす変だと感じてはいたが、やっぱり妊娠だろうと問診したところ、ちょうど10カ月前を最後に月経は停止していて、なんと一度も病院を受診しておらず妊娠を確認していないという。計算では、本日が分娩予定日であった。過去の手術は子宮摘出ではなく一側の卵巣を摘出したことも判明した。
搬送途上、仰臥位低血圧を考慮し左側臥位をとった。破水の有無を確認しながら安静に留意し病院収容した。病院到着時、子宮口は全開大しており、すぐ分娩室に移送され女児を出産した。反省点として、・子宮全摘出の情報に惑わされ分娩介助の準備が遅れた、というより誰も妊娠を考えていなかった。現場が3階のため、分娩が始まってしまっては大変であった。・最初に陣痛を判断できなかった。現場での的確な問診が必要と感じた。
留萌消防組合消防本部 救急救命士 中路和也
事例2:「アプガースコア」
自分には「アプガースコア」とはテキスト上の知識で、現場では必要のないものと思っていたが・・・・。
それは、12月初旬の深夜1時過ぎ、「28歳女性、妊娠10カ月の経産婦が、マンション3階の自宅で破水、陣痛が激しく動けない。」との内容で出動。
必要資器材を携帯し現場に至ると、暖房が焚かれていない居間の床上で傷病者は、「痛い、生まれる」と苦悶の訴え。夫からは、「大丈夫でしょうか。早く病院へ連れていって下さい。」との要求である。冷静に「大丈夫です。心配ありません。」と返答し、素早く傷病者の観察をした。・バイタルサインは安定しており、陣痛は1〜2分程度の間隔で、破水はしているが発露はなし。・ここは寒い室内である。・3階で出入り口及び階段は狭隘である。・掛かりつけの病院までは4〜5分で到着できること。以上から救急車内までの収容を最優先と考え、布担架で収容中、玄関先で「頭が出た。生まれた。」との訴え。再度観察すると、児頭が完全に娩出されていたため、本格的に分娩介助を行った。
幸い、臍帯巻絡はなかったものの、胎児娩出後すぐに啼泣はない。吸引カテーテルで鼻腔の吸引、足底刺激を繰り返す。「泣け、お願いだから泣いてくれ。」と心の中で願いつつ、約1分後に初啼泣。弱々しく泣き、いくらか四肢を曲げるのでアプガースコアは8点。その後は保温、感染防止を主眼に、階下搬送のため臍帯切断後、児と妊婦を別々に車内収容し病院に搬送した。病院到着後、出迎えた産婦人科と小児科の医師に引継をしたが、母体に問題はないが、児は低体温であったこと、出生時間を問われたが即答できなかったことが反省点であった。
まとめとして、
1 経産婦の搬送は、常に出産対応可能な準備をしておくこと。
2 出産に関する一連の時間経過を適切に記録しておくこと。
3 新生児の保温は最重要であり、資器材での保温だけでなく室内温度も考慮しておくこと。
の3点が重要である。
旭川市消防本部南消防署豊岡出張所 救急救命士 真岩 敦



コメント