]]>救急隊員のための基礎講座7(1999/10月号)脳神経外科の救急:意識障害の診かた
OPSホーム>投稿・報告一覧>救急隊員のための基礎講座7(1999/10月号)脳神経外科の救急:意識障害の診かた
AEMLデータページから引っ越してきました
HTMLにまとめて下さいました粥川正彦氏に感謝いたします
目次
救急隊員のための基礎講座
脳神経外科の救急:意識障害の診かた
今回から、外科的な処置を必要とする救急を講義する。まずは脳神経外科の基礎編として、意識障害ではどこに気を付けるか解説する。
脳の特殊性
1)解剖
脳の動脈は本幹が脳の表面を走っており、静脈は硬膜を走っている。脳の表面と硬膜は髄液で隔てられているので、脳表面から硬膜の静脈へ血を送る橋(架橋静脈)が存在する。静脈なので柔らかく、ちょっとした勢いで切れて出血する。
2)生理
脳神経は自己修復能力を持たない。いったん壊れたらそのままである。加齢とともに脳神経はわずかずつ死滅していく。でも正常では歳をとっても手が動かなくなったりはしない。これは他の神経が死んだ神経の分まで働くためである。脳の学習機能は驚くべきものがあり、例えば子供の肩の神経を指に付け替えると、はじめは意識して指を動かしていた患児も、半年すると無意識に指を動かせるようになる。脳の大部分の領域は今もって何をしているのか分かっていない。特に前頭葉(額の部分)は、多少切り捨てても意識や性格に全く影響がない。
3)代謝
脳は人間が人間であるための最も根本的な臓器である。体重のわずか3%の重さの、ちょうど大きな豆腐のような臓器が、心臓から出る血液の15%を引き入れ肺から取り入れた酸素の20%を消費する。脳は酸欠にも低血糖にも非常に弱い。酸欠に弱いのはご存じドリンカーの生存曲線で有名だし、低血糖に弱いのは脳がブドウ糖を食べることしか知らず、他の臓器のように脂肪や他の糖をブドウ糖に作り替える術を持たないためである。
頭のモデルビニール袋(硬膜)に水(髄液)を張って中に豆腐(脳)を入れる。そうして袋ごと弁当箱(頭蓋骨)に入れて蓋をすれば頭の模型ができる。弁当箱を振ると中の豆腐も動く。弁当箱を振るのを急に止めれば、豆腐は弁当箱の壁にぶつかって端が砕ける。逆に突然弁当箱が動けば後ろ端の豆腐が壁にぶつかって砕ける(脳挫傷)。弁当箱に卵焼き(出血)を入れれば豆腐は窮屈になるし(頭蓋内圧亢進)、どんどん入れれば豆腐は箱の隅に追いやられてつぶれてしまう(脳ヘルニア)。
頭蓋内圧亢進症
脳は頭蓋骨に包まれ、髄液の中に漂うように存在する。これにより外傷から守られているのだが、頭蓋骨の中で何か病気が起これば逃げ道がないことにもなる。頭蓋内にこれら脳腫瘍や脳出血など容量をもつ病変が現れると頭蓋内の圧力は上昇する。血液を含めた液体は圧の高いところから低いところに流れるので、もし頭蓋内の圧力が動脈圧と近くなれば、血液はチョロチョロとしか流れなくなり脳は酸欠になる。酸欠になった脳は細胞がふくれあがり浮腫になって容量が大きくなるので、頭蓋内圧はさらに上昇する。大脳が膨れ上がれば圧の逃げ場を求めて小脳の方になびいていく(脳ヘルニア)。しかし大脳と小脳の間には硬い硬膜があるため、ちょうどそこにある呼吸中枢が硬膜で押されて(テント切痕ヘルニア)呼吸が止まる。
症状としては、内圧亢進の初期には脳に血液を送ろうと血圧が上昇し徐脈になる。このためゆっくりとした大きな脈となる。脳ヘルニアが起こると、押される場所によって症状が異なるが、最後は除脳硬直となりついで呼吸が停止する。
処置
意識障害患者では詳細な観察よりも処置が先立つことがままある。口腔内分泌物や吐物に対しては患者を昏睡位にして内容を掻き出し、ついで吸引器で吸引する。舌根沈下しているときは頭部後屈位として、必要ならエアウエイを挿入する。エアウエイで嘔吐反射が誘発されるようなら、血圧が上がり頭蓋内出血の危険があるためエアウエイを抜去する。麻痺がある場合には麻痺側を上にして昏睡位を取らせる。麻痺を下にしては患者が脱力しているため側臥位を維持できないためである。酸素投与はパルスオキシメータの値が良好でも必ず行う。頭蓋内出血によって頭蓋内圧が亢進している場合、血流が減少し充分な酸素が供給されていない恐れがあるためである。自発呼吸が停止している場合には心肺蘇生を行う。二酸化炭素貯留により脳の血管が膨らみ頭蓋内圧を亢進させるので、バッグマスクでは過換気にして二酸化炭素を体内から積極的に吐き出させること。
問診
意識が清明ならば本人から、意識障害があれば患者の家族から発症時の状況を聞く。意識障害は急速に始まったものか、徐々に進行したか。過去に同様の症状はあったか。発症後意識障害の程度は次第に強くなったかも聞く。今まで何の既往がないのに突然意識障害になった場合には、頭部と頚部の外傷を確認し、さらに毒物を服用していないか、発見時の状況を詳しく聞く。もし毒物を服用しているようなら、飲んだ物の包みや瓶を患者と一緒に病院へ運ぶこと。
観察
観察の第一はバイタルサインであり、これは疾病や事故を問わない。「頭なら動かすな」と昔に教わった人は、対光反応のようなちょっとした検査も躊躇しがちであるが、それは間違いである。やさしく行えば症状悪化の危険は少ないし、それ以上に状態の把握は搬送時の迅速な処置に欠かせない。
1)意識レベル
意識レベルの評価はJapan coma scale (JCS, 3-3-9度)で行う。JCSは覚えやすく書きやすい、優れた分類方法である。一方欧米ではグラスゴー・コーマ・スケールが用いられている(用語)。痛み刺激を与える方法は爪をボールペンで挟むかアキレス腱をつまむ方法が皮下出血を起こさないので勧められる。
2)呼吸
中枢神経の障害部位で呼吸は変化する(図1)。チェーンストークス呼吸は両側大脳の皮質下もしくは間脳の障害による。また、多くの疾患の末期にも出現する。中脳下部の障害によって中枢神経性過換気がおこる。メトロノーム状の規則正しい過換気である。延髄が障害されると失調性呼吸といって全く不規則の呼吸になる。
3)血圧と脈拍
高血圧は、高血圧性脳症、脳出血でみられる。徐脈であれば脳圧の急激な上昇が考えられ、危険なサインである。
4)体温
髄膜炎や脳炎では意識障害の前から発熱がある。急激な意識消失に続いて発熱を来せば中枢神経系の広範な障害を考える。
5)神経学的検査
救急隊員が知っておくべき基本的な検査を挙げる。
(i)眼
瞳孔を観察する。瞳孔の大きさは正常で2.5-4mm,正常未満を縮瞳、正常を越えれば散瞳という。瞳孔が6mmに達するときは瞳孔散大という。左右で動向の大きさが異なるときは瞳孔不同という。瞳孔不同があるときは瞳孔の大きい方に病変があり、しかも処置に急を要すことを示している。対光反射は十分に明るい光を直接瞳孔に入れるようにする。対光反射が消失している場合には、眼球や視神経に障害があるか、脳の広範囲な障害を示す。
眼球の向きを観察する(図2)。脳出血では「病巣を睨む」といって眼の向いている方向と病巣が一致する。これは被殻出血で顕著である。視床出血では鼻先を睨み、橋出血では目一杯縮瞳して眼球が正中に固定する。小脳出血では眼振が出る。
(ii)体位
患者が体を丸めていたり下肢を組んでいたりして、形が睡眠時と似ているときは生命の危険はない。片麻痺があれば麻痺した方の腕は回内し(水泳のクロールで後手の形)足をだらしなく広げている(図3)。脳幹に強い障害があれば痛み刺激で患者の首、背中、腕、足は反り返る。これを除脳硬直(図4)といい、死亡する確率が高い。
(iii)項部硬直とケルニッヒ徴候
ともに髄膜刺激症状である。髄膜炎、くも膜下出血で認められる。項部硬直では首筋がパンパンに張り、首を前屈しようとすると抵抗を感じる。さらに首を持ち上げると上体がついてくる。このとき股関節と膝関節が屈曲する場合もある(ブルジンスキー徴候)。頚の伸展や、左右に回転によってでは抵抗はない。股関節を曲げ、膝関節を押さえながら下腿を伸ばすと、膝が屈曲してまっすぐに伸ばせないのをケルニッヒ徴候(図5)という。項部硬直が明らかでない場合にもケルニッヒ徴候が見られることがある。
(iv)麻痺
つねると完全に麻痺していれば動かない。少しでも動きそうならドロッピングテストを行う。患者の両腕を隊員が持ち上げてぱっと離す。麻痺している方は素早く落ちるが麻痺していない側はゆっくり落ちる(図6)。仰臥位で腕を持ち上げる場合には手を顔にぶつけて鼻血を出さないように気を付ける。軽微な麻痺なら自分で「前に習え」で手を上げさせて目をつぶらせる。麻痺のある腕はじわじわと落ちていく。患者を仰臥位にして隊員がひざを立てさせ、急に手を離す。麻痺側では膝が落ちてしまい股が開く(図7)。
まぶた持ち上げ試験(図8)も有用である。患者の両まぶたを術者が両親指で持ち上げ急に放す。麻痺している側はゆっくり下降し、完全には閉じない。まぶたを持ち上げるときに抵抗があれば意識障害は軽度である。耳元で大きな声で呼んでみて、まばたきをするようなら聴覚は存在する。ヒステリーでもこれらの検査を行う。患者はこの検査の意味が分からないので見破れることが多い(事例1)。
(v)感覚障害
つねると手足を引っ込めたり呼吸数が上がったり顔をしかめたり唸ったりする。片方で反応があり、他方で消失していれば半身の感覚障害がある。反応はあるが片方の手足が動かなければそちらの麻痺がある。
用語
グラスゴー・コーマ・スケールイギリスはスコットランドのグラスゴー大学から発表された意識レベルの分類法で欧米での標準。意識を開眼、運動、発語に分け、それぞれ点数を与えて3つの合計で意識レベルを判定する。最低(=JCS 300)は3点になる。最大の欠点は覚えられないこと。 E (eye opening)開眼 M (motor)運動 V(verbal)発語4自発的に 6命令に応じて 5見当識あり 3呼びかけにより 5疼痛部位認識可能 4会話混乱 2痛みにより 4痛みで逃げる 3言語混乱 1反応なし 3除皮質硬直 2意味不明 2除脳硬直 1反応なし 1反応なし ————————————————–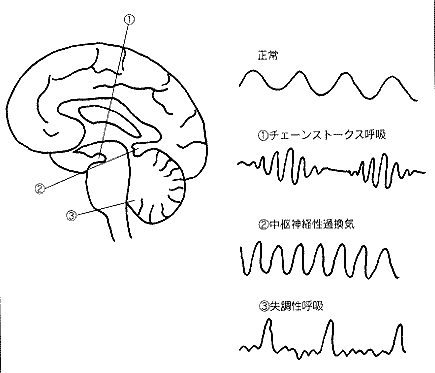 図1 中枢性の異常呼吸。
図1 中枢性の異常呼吸。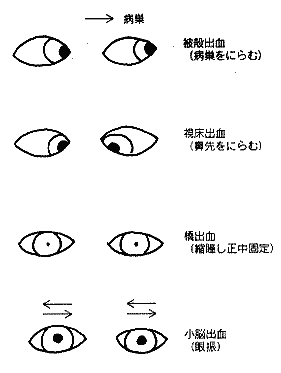 図2 脳出血による眼球の向き。
図2 脳出血による眼球の向き。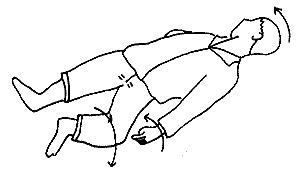 図3 片麻痺の体位。患側は筋肉の力が入らないため、顔は健側に向き、手のひらは下を向き、股と膝はだらしなく曲がる。
図3 片麻痺の体位。患側は筋肉の力が入らないため、顔は健側に向き、手のひらは下を向き、股と膝はだらしなく曲がる。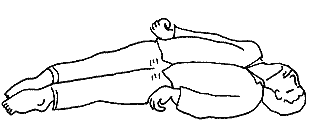 図4 除脳硬直。顔や胸をつねるとこのように反り返る。まず助からない。
図4 除脳硬直。顔や胸をつねるとこのように反り返る。まず助からない。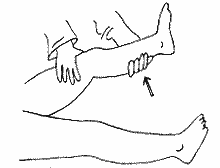
図5 ケルニッヒ徴候。足を上げ膝を伸ばそうとすると膝が伸びない。腰を痛がることもある。項部硬直がない場合にもケルニッヒ徴候は見られやすい。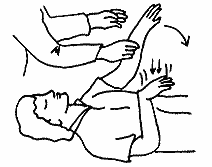 図6 腕のドロッピングテスト。よく分からないときは患者の顔の真上まで腕を持ってくると分かりやすい。落ちた腕が鼻に当たらないように注意。僅かな麻痺なら眼を閉じたまま「前に習え」をさせ見ていると麻痺側はゆっくり下がってくる。
図6 腕のドロッピングテスト。よく分からないときは患者の顔の真上まで腕を持ってくると分かりやすい。落ちた腕が鼻に当たらないように注意。僅かな麻痺なら眼を閉じたまま「前に習え」をさせ見ていると麻痺側はゆっくり下がってくる。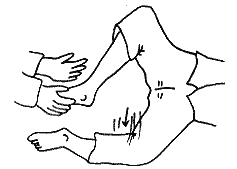 図7 下肢のドロッピングテスト。
図7 下肢のドロッピングテスト。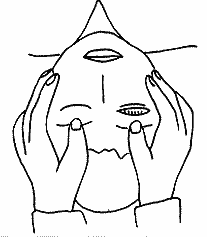 図8 まぶた持ち上げ試験。患者の枕元に立って両まぶたを持ち上げ急に放す。ヒステリーではまぶたを持ち上げるときに眼をぎゅっとつぶることが多い。
図8 まぶた持ち上げ試験。患者の枕元に立って両まぶたを持ち上げ急に放す。ヒステリーではまぶたを持ち上げるときに眼をぎゅっとつぶることが多い。
事例1
若い女性を見たら妊娠かヒステリーと思え「23歳、女性。友人と電話中うめき声を発し倒れ、友人が駆けつけたら意識がない」との救急要請。
脳卒中、てんかん、低血糖発作、ヒステリーなどを思い浮かべながらの出動。
現着したら和室に倒れていて、意識レベルJCS200、バイタル正常。まず、頭蓋内疾患を考え麻痺の有無を調べたが、現場にいた友人の話からヒステリーくさい。瞳孔は正常、下肢ドロッピングテストは左右差なく上肢ドロッピングテストを実施したが左右差なし。しかし、ヒステリー性の昏睡は上肢を顔面の上で離すと顔面を避けて落下するので、実施したらこれが見事に避けた。友人によれば「出産し2歳の女児がいるが、夫の籍に入ってなく悩んでいる。昨日も相談にのり『話したらすっきりした』と言って帰宅した。」とのことだった。
搬送中呼びかけたが、一向に開眼する様子もなく、院内搬入となった。
院内処置室で看護婦が呼びかけると、先ほどまで無反応だった患者がなんと話をするではないか。また、医師が問いかけると睡眠剤を3時間前に3錠服用したことを告げるではないか。
やはり悩めるものを救えるのは、病院、医師、看護婦であり、救急隊員はまだ市民権を得ていないと実感した出動だった。
注意 上肢ドロッピングテスト実施時、顔面への落下は鼻出血の危険がある。
(旭川市南消防署救急第二係 救急救命士 工藤淳一)



コメント