近代消防2019年6月号 No 703
娩出直後の新生児の管理
目次
1.はじめに
はじめまして、北海道留萌(るもい)消防組合小平(おびら)消防署の永井尚幸と申します。今回の「今さら聞けない資機材の使い方」は、娩出直後の新生児の管理ということで「新生児蘇生法(Neonatal Cardio-Pulmonary Resuscitation, NCPR)」について執筆させて頂きます。
2.新生児蘇生法(NCPR)とは
日本周産期・新生児医学会で新生児蘇生委員会を組織し、「すべての分娩に新生児蘇生法を習得した医療スタッフが新生児の担当者として立ち会うことができる体制」の確立を目指し、2007年7月から新生児蘇生法(NCPR)普及事業を行っています。内容的には、施設分娩という背景で作成されておりますが、予期せぬ車内分娩や自宅分娩への対応法としても十分に応用できるものです。今回はNCPRアルゴリズムを基に周産期救急現場における新生児蘇生法(NCPR)の活用について述べさせて頂きます。
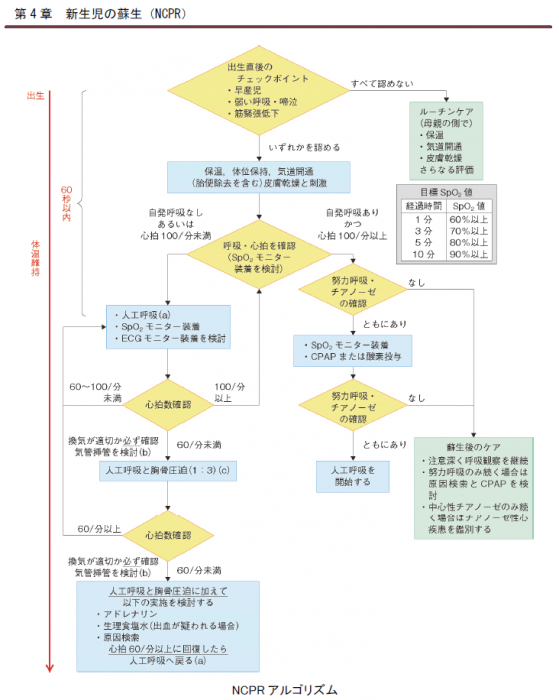
3.新生児蘇生法(NCPR)アルゴリズム
(表1)NCPRアルゴリズム
まず初めに、新生児蘇生法(NCPR)アルゴリズムの解説をします。左側は「救命の流れ」、右側は「安定の流れ」を示しています。(表1)
「安定の流れ」は特に搬送先の病院との連携を取りながら観察をすることが必要となります。また、左側に記載されている体温維持については、低体温は死亡率の予後予測因子であり、新生児の体温は出生から病院収容を通じて36.5~37.5℃の中心体温を維持するよう温度管理に留意します。このため、事前に救急車の車内温を約30.0℃に上げておくことが大切となります。(写真1)

(写真1
事前に救急車の車内温を約30.0℃に上げておく)
ステップ1「出生直後のチェックポイント」
まず初めに、出生直後の新生児において蘇生が必要かの判断を行います。
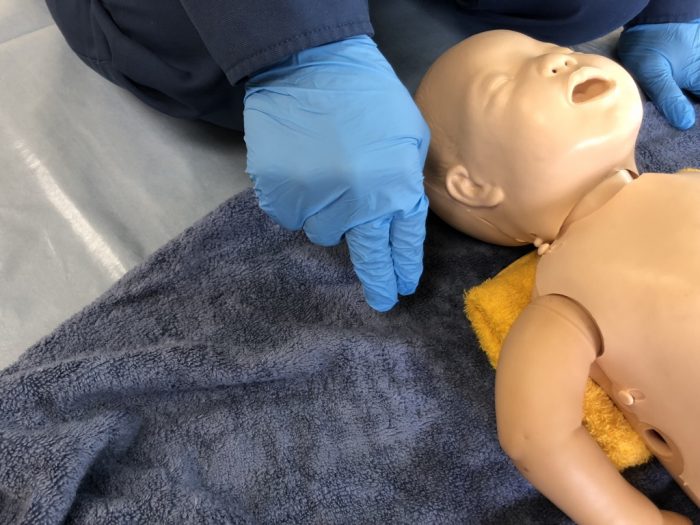
チェックポイントとして、①早産児、②弱い呼吸・啼泣、③筋緊張の低下(写真2)、の3項目を確認します。このうち一つでも認める場合は蘇生の初期処置が必要となり、ステップ2へ進みます。また、蘇生の初期処置が必要な場合は、出生後60秒以内に人工呼吸を開始することを目標とします。早産児は妊娠22週以降37週未満の分娩をいいます。
3項目すべて認めなければ、母子関係への配慮を考え可能な限り母親の傍でルーチンケアを行います。ルーチンケアは正期産であり、(1)保温、(2)気道開通、(3)皮膚乾燥、(4)さらなる評価、を行います。
正期産児の約85%は、出生後10~30秒の間に自発呼吸を開始し、約10%の正期産児
は皮膚乾燥と刺激に反応して自発呼吸を開始します。また、陽圧換気によって呼吸を開始する児や気管挿管による呼吸補助を要する児もいます。約0.1%の児では胸骨圧迫、アドレナリン投与を必要とする児がおります。
(写真2筋緊張の低下を見る)
ステップ2「蘇生の初期処置」
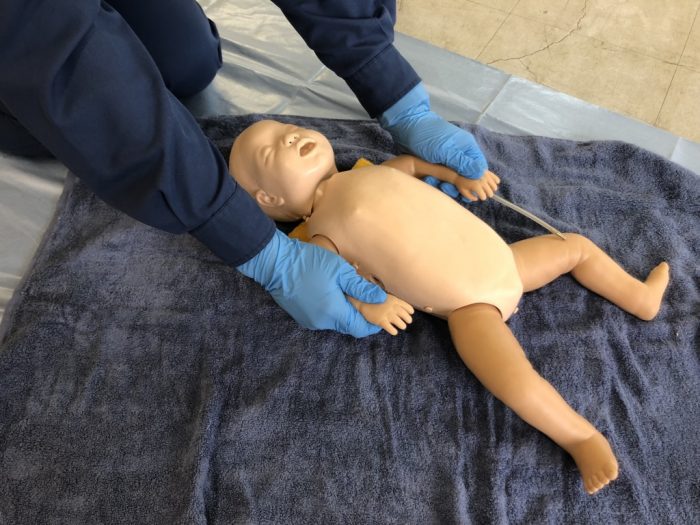
前記のチェックポイントで一つでも認める場合は、(1)保温、(2)体位保持、(3)気道開通、(4)皮膚乾燥と刺激、の4項目を行います。(1)保温にあっては、新生児は体重あたりの表面積が大きく、熱を喪失し低体温に陥りやすいため、しっかり羊水を拭き取り(写真3)乾いたタオルで包み保温します。※この際、頭部が最も冷えやすいので注意します。(写真4)
(写真3しっかり羊水を拭き取る)
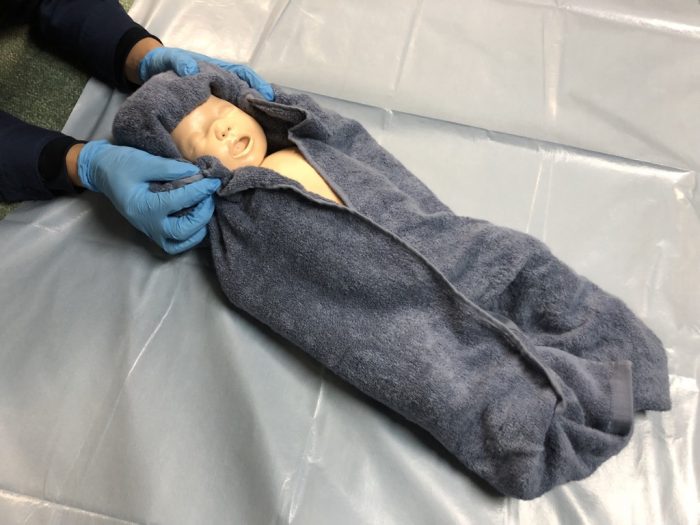
(写真4頭部が最も冷えやすいので注意)
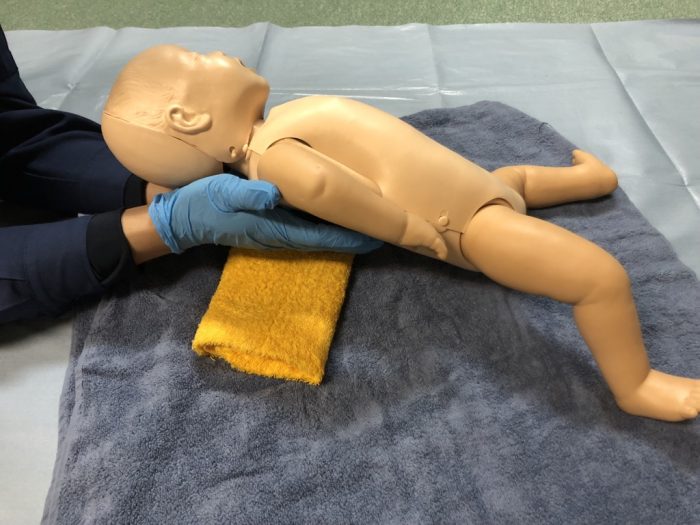
(2)体位保持では、新生児は後頭部が大きく前屈位になりやすいため、気道確保には肩枕が有効となります。(写真5)
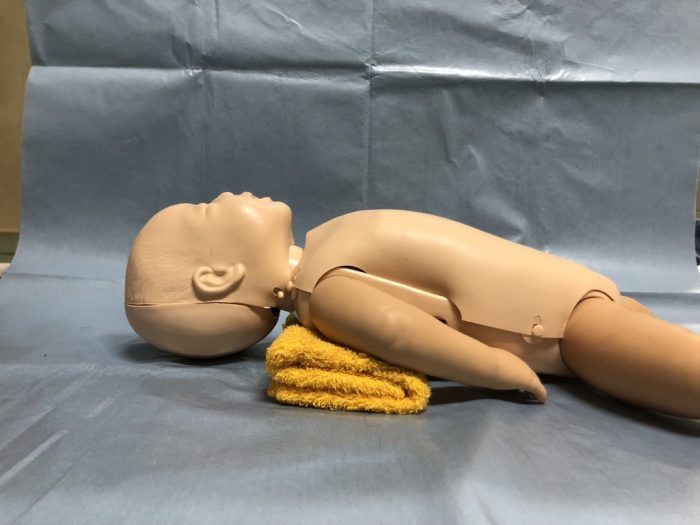
(写真5気道確保には肩枕が有効)
(3)気道開通は、口腔から鼻腔の順に吸引を行います。(写真6)(写真7)
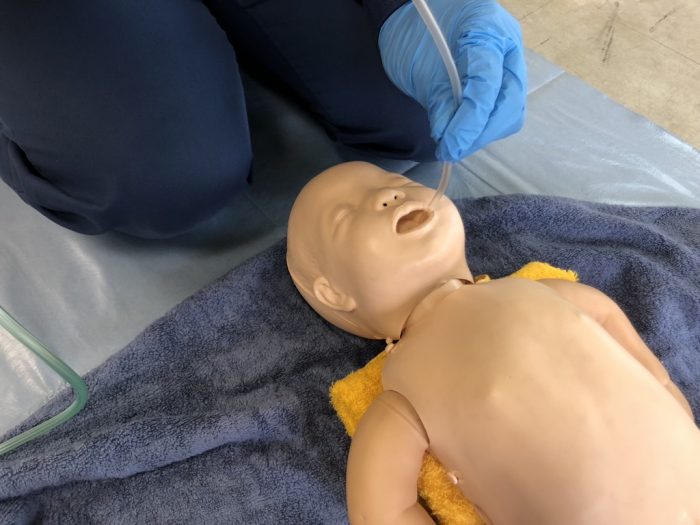
(写真6吸引は口が先)
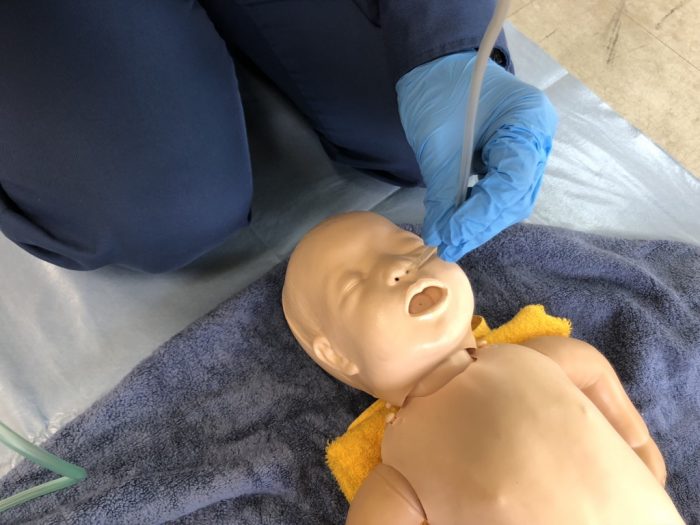
(写真7吸引は鼻があと)
鼻腔の吸引を先に行うことで自発呼吸を誘発し、口腔内に異物があった際に誤嚥する危険性があるためです。また、羊水を吸引した場合には、羊水混濁の有無を確認し(写真8)、胎便吸引症候群(出産前後に胎便に汚染された羊水が気道内に入り込み呼吸障害を引き起こす)を引き起こしていないかを確認します。

(写真8吸引カップで羊水の混濁の有無を見る)
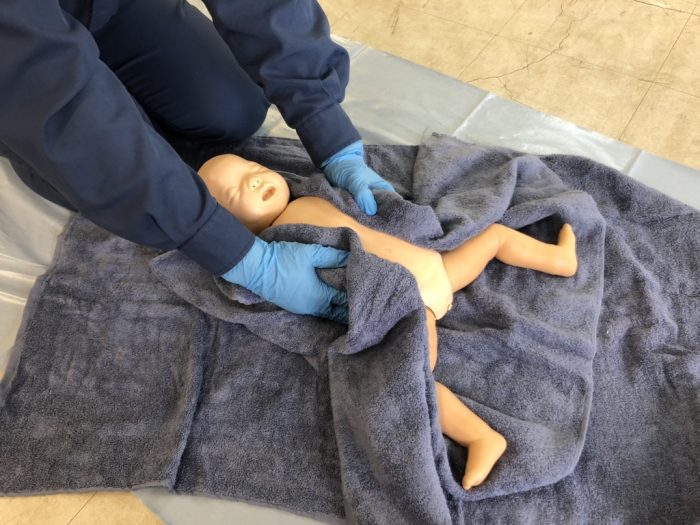
(4)皮膚乾燥と刺激は、乾いたタオルで皮膚を拭く(写真9)ことで低体温防止と呼吸誘発のための皮膚刺激となります。あらかじめタオルを数枚用意し、皮膚の水分を拭き取ったタオルは取り除き別のタオルを用いて(写真10)、保温に努めます。これで自発呼吸がなければ足底を優しく叩いて刺激を与える方法(写真11)と背中を下から上へ擦り上げて刺激を与える方法(写真12)で呼吸を誘発させます。しかし、出生後60秒以内に人工呼吸を開始することを目標としているので、自発呼吸を誘発させるために必要以上に時間をかけないよう留意することが大切です。
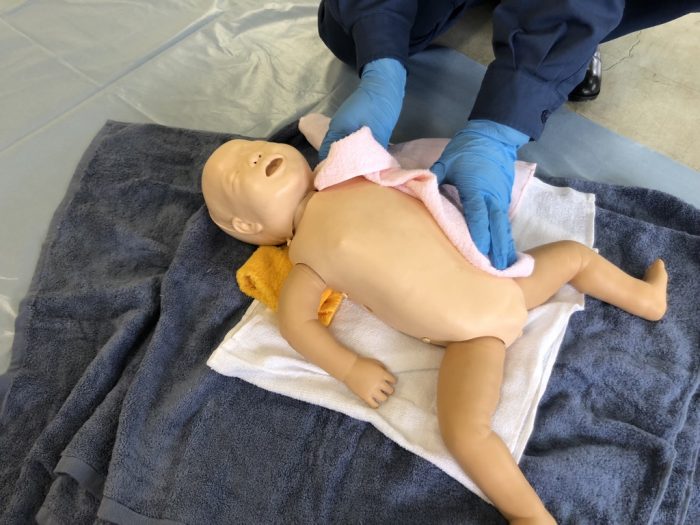
(写真9乾いたタオルで皮膚を拭く)
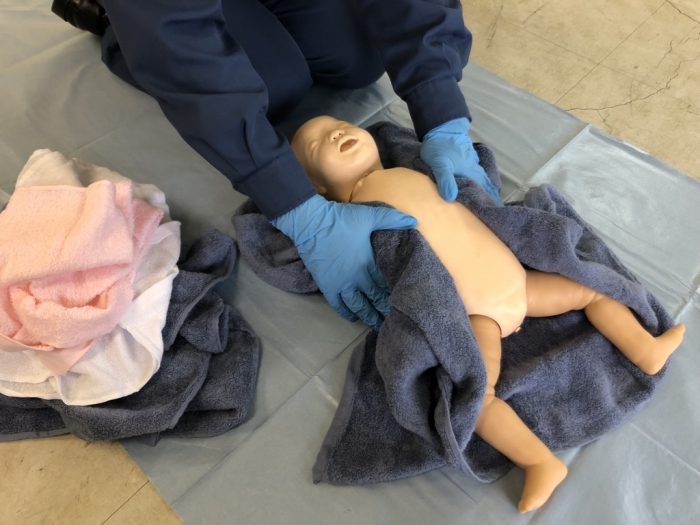
(写真10タオルはたくさん用意する。濡れれば交換する)
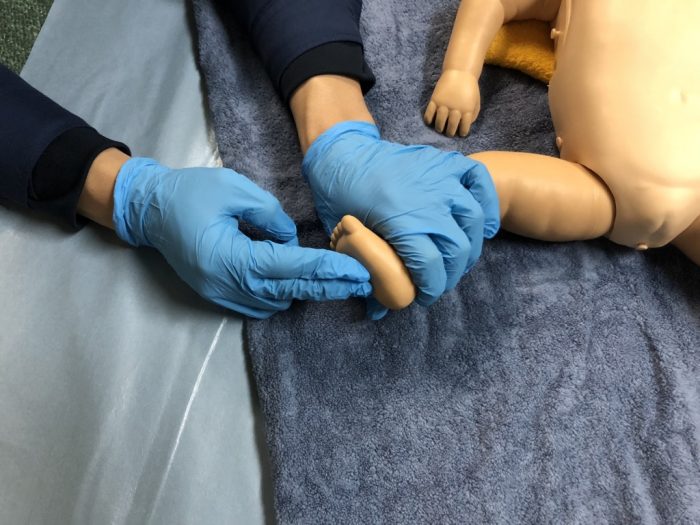
(写真11足底の刺激)
(写真12背中の刺激)
ステップ3「呼吸・心拍を確認」
ステップ2の蘇生初期処置後に、その効果を評価するため、呼吸の確認(写真13)と左胸部で心拍の聴診を行います(写真14)。心拍数評価は6秒間の心拍数を10倍して評価します。
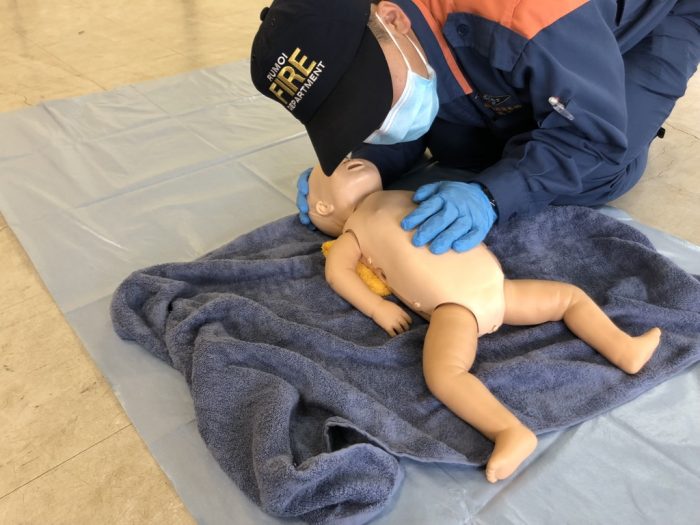
(写真13呼吸の確認)
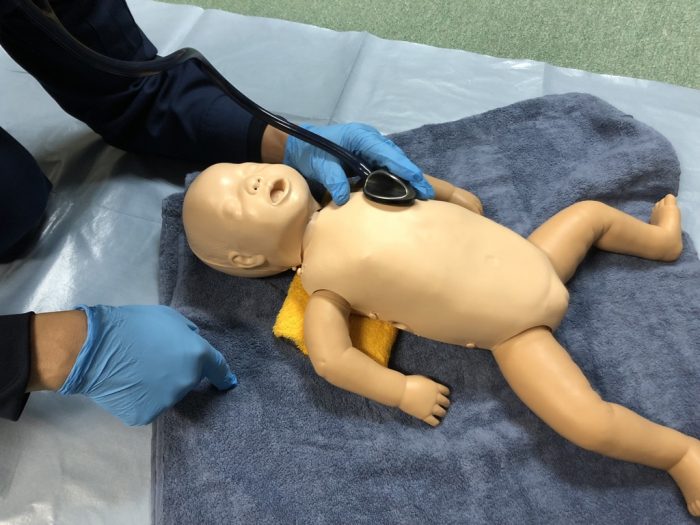
(写真14心拍の聴診)
心拍の聴診を行う際には、指でベッドを叩いてリズムをカウントする(写真15)ことで周りの人にも知らせて評価することができます。
(写真15でベッドを叩いてリズムをカウントすると周りの人も評価できる)
また、より早く正確な心拍数の測定を目的とし、右手首あるいは右手掌にパルスオキシメーターの装着を行います。パルスオキシメーターの装着部位にあっては、出生直後は動脈管の影響を受けることがあり、呼吸状態を最も反映する右手に装着することが推奨されています。(写真16)SpO2値にあっては、生後時間に応じて(表2)のとおり概ねの目安としますが、必ずしもSpO2値の結果を待つ必要はなく、心拍数と呼吸状態で評価します。
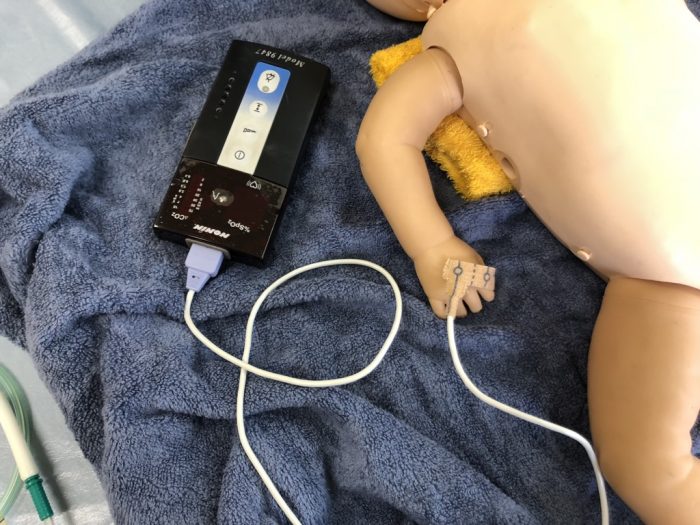
(写真16プローブは右手につける)
| 時間経過 | SpO2値 |
| 1分 | >=60% |
| 3分 | >=70% |
| 5分 | >=80% |
| 10分 | >=90% |
(表2)目標SpO2値
「自発呼吸あり」かつ「「心拍数100回/分以上」であっても、呼吸が安定化していない場合は、(1)努力呼吸、(2)中心性チアノーゼ(もしくはSpO2低値)、の有無を確認します。中心性チアノーゼとは、呼吸や循環障害により動脈血酸素飽和度が低下し、口唇や顔面の中央部分、あるいは体幹に出現するチアノーゼをいいます。共に認めた場合は、フリーフロー酸素投与を行い(写真17)新生児の口元と酸素供給デバイスの距離で酸素濃度を調整します。(写真18)
フリーフロー酸素投与を行うも、「努力呼吸の増悪」「チアノーゼの継続」が認められた場合は、人工呼吸を開始し原因検索に努めます。
「自発呼吸なし」あるいは「心拍数100回/分未満」の場合はステップ4のバックバルブマスクによる人工呼吸を開始します。
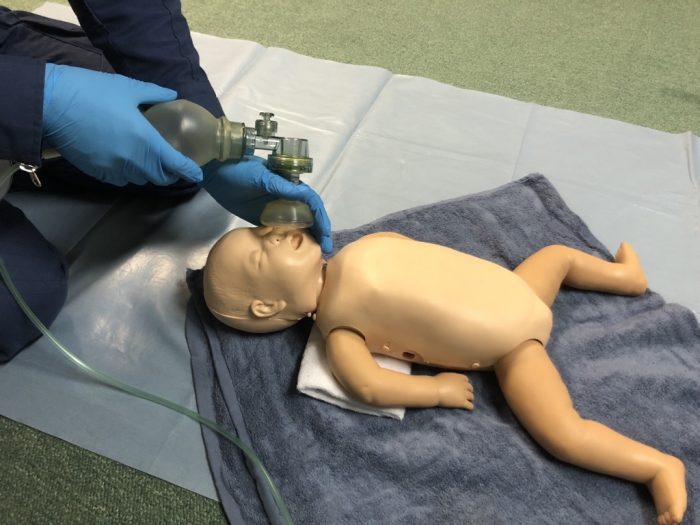
(写真17フリーフロー酸素投与)
(写真18新生児の口元と酸素供給デバイスの距離で酸素濃度を調整)
ステップ4「人工呼吸」
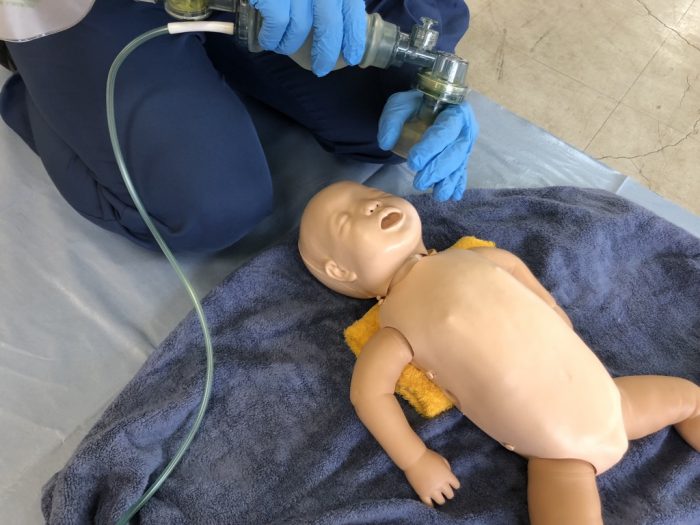
人工呼吸は1秒間に1回を超えることなく、40~60回/分の換気回数で行います。効果的な換気の評価は新生児の胸部の動きで判断し、成人と同様に過換気にならないよう注意します。(写真19)
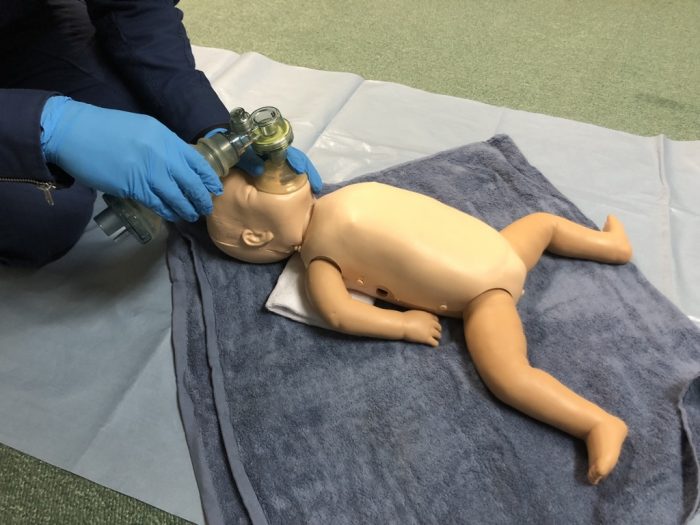
(写真19人工呼吸は1秒間に1回を超えることなく、40~60回/分の換気回数で行う)
また、マスクは新生児の鼻と口を覆っても目にかからないサイズを選定します。(写真20)眼球を刺激すると、迷走神経反射により除脈が生じる危険性があるので注意します。(写真21)人工呼吸における酸素投与について、正期産児では100%酸素投与はできるだけ回避し、早産児においても過剰な酸素投与は控えます。このため人工呼吸は空気から開始し(写真18)、(表2)のSpO2値を指標とします。
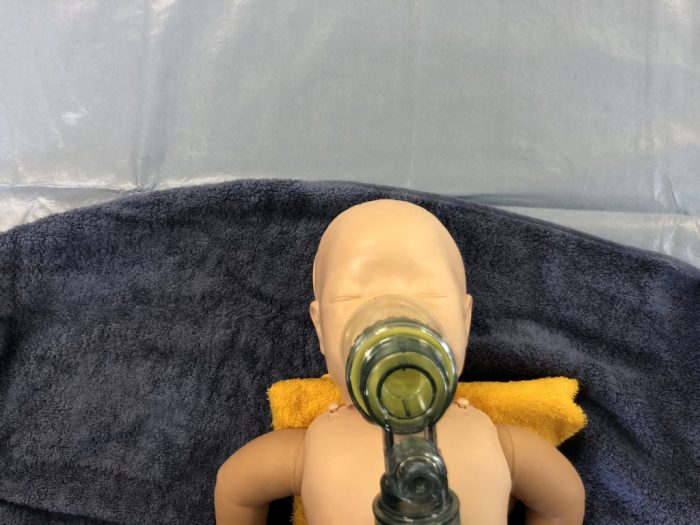
(写真20マスクは新生児の鼻と口を覆うサイズを選択)
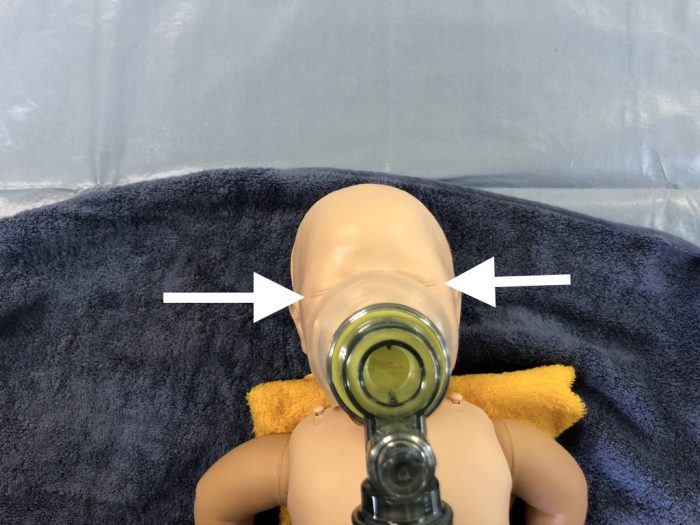
(写真21眼球にかかると除脈が生じる危険性がある)
心電図(ECG)モニターも必要に応じて装着します。(写真22)パルスオキシメーターを
活用したモニタリングを否定するものではなく、より正確な心拍数の評価方法として心電図(ECG)モニターを装着します。
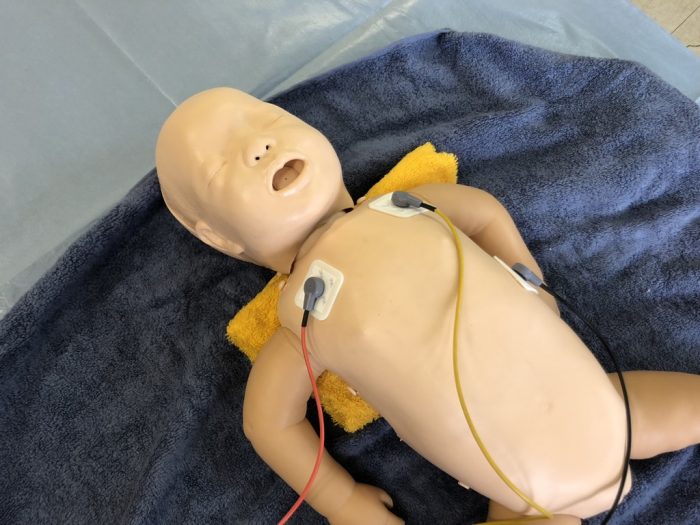
(写真22心電図(ECG)モニターも必要に応じて装着)
ステップ5「心拍数の確認」
人工呼吸開始後、概ね30秒後に心拍数を評価します。「心拍数60~100回/分」の場合、(表1)のアルゴリズムでは気管挿管を検討するとなっていますが、現場では人工呼吸を継続し「心拍数100回/分以上」で「自発呼吸」が認められれば呼吸の安定化と判断し、人工呼吸を中止します。
一方、「心拍数60回/分未満」の場合は、ステップ6の人工呼吸と胸骨圧迫を連動して開始します。
ステップ6「人工呼吸と胸骨圧迫」
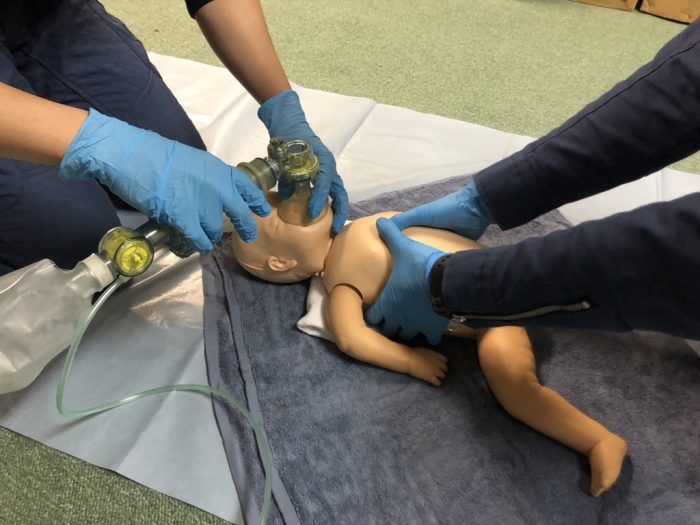
胸骨圧迫は、胸郭包み込み両母指圧迫法で行います。(写真23)
圧迫部位は、胸骨の下部1/3の位置とし、胸壁の厚さ1/3程度沈むよう圧迫します。
両母指を重ね合わせた方が、並列する圧迫方法(写真23)よりも高い血圧及び脈圧が得られるものの術者の疲労も高くなります。
胸骨圧迫3回+人工呼吸1回を2秒間1セットで行います。リズムとして、「1、2、3、バッグ(バックバルブマスク換気)」「1、2、3、バッグ(バックバルブマスク換気)」と声を出して行います。これを継続して30秒ごとに呼吸・心拍の確認を6秒間で評価します。
「心拍数60回/分以上」となるまで人工呼吸と胸骨圧迫を継続し病院へ搬送します。胸骨圧迫中の人工呼吸は空気だけではなく、必ず酸素投与を行います。
「心拍数60回/分以上」に改善した場合は、胸骨圧迫を中止して、ステップ4へ戻り人工呼吸のみを行います。酸素濃度は、皮膚色、心拍、SpO2値などを評価し、必要に応じて濃度を調整して病院へ搬送します。
(写真23胸郭包み込み両母指圧迫法)
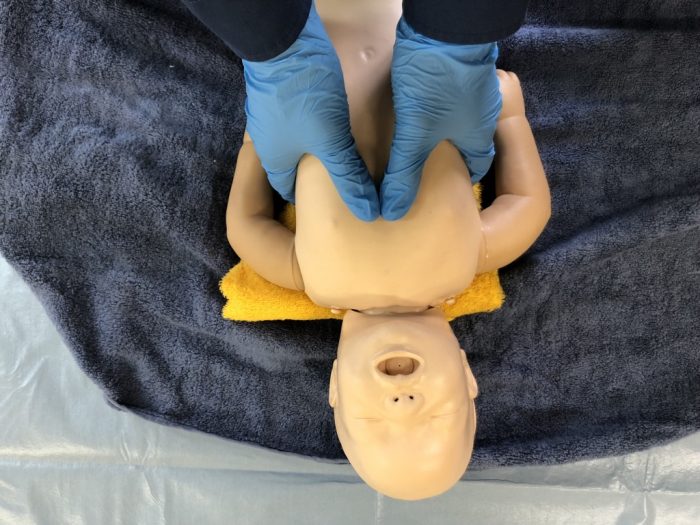
(写真24指を並列する圧迫方法)
4.おわりに
周産期に関する119番通報は、いつ・どこで・どんな状況で起こるかわからない救急搬送ケースです。救急隊が現場に到着した際、すでに娩出されている場合もあります。ルーチンケアを行うべきか?蘇生が必要なのか?など現場での判断に不安や焦りが生じると思います。母親と新生児の2つの命を守るために、新生児蘇生法(NCPR)講習会を受講し、知識・技術を身に付けることが大切です。
著者

永井尚幸(ナガイナオユキ)
所属:留萌消防組合小平消防署
出身:小平町
消防士拝命:平成25年4月
趣味:映画鑑賞



コメント