100824Discovery and Experiences 経験から学べ!(第4回)バイタルサイン
OPSホーム>基本手技目次>100824Discovery and Experiences 経験から学べ!(第4回)バイタルサイン
Discovery and Experiences 経験から学べ!
第4回
バイタルサイン
Discovery and Experiences 経験から学べ!
 講師
講師
栗栖 大(くりす だい)
所属:函館市消防本部
年齢:33歳
趣味:ゴルフ(最近ご無沙汰になってしまいました)
消防士拝命:平成9年
救急救命士資格取得:平成9年
JPTEC Instructor
ICLS 日本救急医学会認定 Instructor
DMAT
バイタルサイン(第4回)
前3号では,出場指令から現場到着,傷病者接触時の第一印象を紹介した。今号は実際の救急活動について綴っていきたい。
バイタルサインとは,救急活動の基本とも言うべきものである。生命徴候とも言われ,かつては脈拍,呼吸,体温の3つを指していたが,最近では血圧を含む4つと定義する教科書が多い。また,広義では意識を含めるものもある。基本的なバイタルサインの測定方法は,成書に書いてあるとおりである。しかしながら,測定のタイミングや方法は出場ごとに違うものであることを伝えたい。
バイタルサインは測定することが目的ではなく,測定することで傷病者の現状把握と,その後の展開を予測するための手段であると考える。
ケース1
19時28分「42歳女性,頭痛および嘔気を激しく訴えている。」との指令にて出場した。
 現場到着時,傷病者の意識レベルはJCSⅠ桁で,自宅2階の階段口付近にあるスペースで左右に身体を振りながら頭痛を訴えていた(絵1)。
現場到着時,傷病者の意識レベルはJCSⅠ桁で,自宅2階の階段口付近にあるスペースで左右に身体を振りながら頭痛を訴えていた(絵1)。
 顔面は紅潮し,多量発汗が認められ,両手で頭を押さえ込み,両下肢もバタバタと力強く床を蹴っていた(絵2)。
顔面は紅潮し,多量発汗が認められ,両手で頭を押さえ込み,両下肢もバタバタと力強く床を蹴っていた(絵2)。
 問診に対しては「頭が割れるようだ。」と言い放つのみであった。夫から発症状況を聴取,併せて病歴に高血圧症がある旨を聞いた。バイタルサインを測定しようと試みたが体動の激しさから断念,緊急度が高く搬送を優先すべきと判断し,すぐに担架を使用し頭部側から搬出した。傷病者の激しい奇声とともに階段下の1階居間に到着後,多量嘔吐があり,体動が消失した(絵3)。
問診に対しては「頭が割れるようだ。」と言い放つのみであった。夫から発症状況を聴取,併せて病歴に高血圧症がある旨を聞いた。バイタルサインを測定しようと試みたが体動の激しさから断念,緊急度が高く搬送を優先すべきと判断し,すぐに担架を使用し頭部側から搬出した。傷病者の激しい奇声とともに階段下の1階居間に到着後,多量嘔吐があり,体動が消失した(絵3)。
再観察すると意識レベルがJCS100へ移行,顔面蒼白へと容態変化していた。
ケース1の検証
医師による初診時の傷病名はくも膜下出血であり,出場指令および現場到着時の状況から同疾患を疑うことは容易であった。
しかしながら,振り返ってみると傷病者を頭側から階段を降下して搬出したことが容態変化の一因となった可能性は否定できない。現場の活動スペースから搬出方向を変えることは困難であったが,2階居室を利用することが念頭になかったのも正直なところである。体動が激しくバイタルサインの測定を断念したが,大まかに把握していたら,搬出方向に工夫を投じることが可能だったと思われる。また,傷病者の血圧変動にも注視すべきだったと考えられる。実際,1階到着後の体動消失時には橈骨動脈での脈拍の強さは,それほど強くはなく,2階にいた接触時の状態が把握できなくなっていた。
ケース1で用いるバイタルサインの測定方法
 写真1
写真1
小型軽量化が進んだ血圧計とパルスオキシメーター
救急活動では動くことなく仰臥位もしくは,座位の状態でバイタルサインを測定する,言わば教科書的な測定方法を用いる機会は少ない。近年では小型軽量化が進み(写真1),多くの救急資器材を現場へ携行することが可能となったが,今回のケースのように傷病者の状況・状態で使用が困難な場合もある。しかしながら,全ての救急隊員には,これらに優とも劣らないバイタルサイン測定器がある。それは五感である。
(1) 脈拍
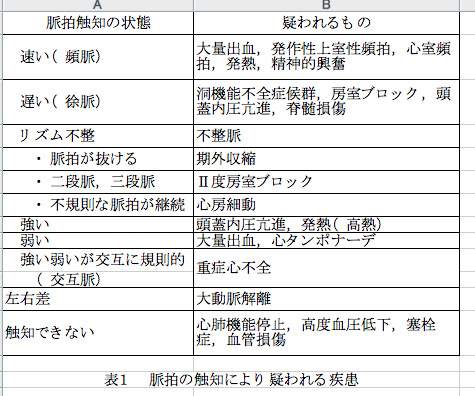
通常,心肺機能停止傷病者ではない成人の場合,橈骨動脈を触知する。脈拍数を測定することは重要であるが,それ以外にも多くの情報をもたらす。リズム不整があれば不整脈が疑われ,左右差があれば大動脈解離を疑うこともできる。また,触れないことにより末梢血管への循環不全が疑われ,塞栓症もしくは,血管損傷も考えられる(表1)。
表1
脈拍の触知により疑われる疾患
(2) 呼吸
傷病者が仰臥位であれば,いわゆる「見て,聞いて,感じて」といった観察方法が適当である。しかしながら,救急現場において傷病者が呈している姿はさまざまであり,それに合わせた観察方法が求められる。口鼻,頬,のど仏付近,肩,胸(胸郭)部,腹部の動きにより観察ができる。また,腹臥位等の背面しか観察できない傷病者でも背部の動きにより確認することが可能である。
呼吸観察も数のみが重要ではなく,呼吸様式や異常呼吸に着目すべきである。浅く速い呼吸では大量出血や気胸が疑われ,深く遅い呼吸では不完全窒息などの狭窄もしくは,閉塞が疑われる。また,奇異呼吸があればフレイルチェストが疑われる。
(3) 体温
通常,腋下および鼓膜にて測定することが多い。最近では体表温度を測定する機器も発売されている。体温計測器を使用せずとも皮膚を触れることにより体温を感じることができる。熱感があれば風邪や骨折が疑われ,冷たければ偶発性低体温症が疑われる。特に後者は,脈拍および呼吸観察に時間をかけることが肝要となるため早期に把握しておきたい。また,環境温度も体温を観察するうえで重要な要因となることは忘れてはならない。現場における環境温度は救急隊員にしか知り得ない重要な情報となるため,搬送先病院へ伝達することも重要である。
(4) 血圧
現場へは携帯用血圧計を携行している救急隊がほとんどであろう。しかしながら,体動や厚着により観察ができないケースも少なくない。脈拍触知できる部位により,おおまかな血圧を確認することもでき,さらに訓練することにより,触れる強さにより脈圧を予測することも可能になる。(表2)

表2
脈拍の触知部位および収縮期血圧の目安
 前述の4項目は,脈拍を触れることにより血圧および体温が測定でき,並行して呼吸確認が可能と考えられるため,所要時間は10秒程度で観察できる(絵4)。
前述の4項目は,脈拍を触れることにより血圧および体温が測定でき,並行して呼吸確認が可能と考えられるため,所要時間は10秒程度で観察できる(絵4)。
時間的要素から全ての傷病者に対して行ったとしても間違いではない。また,傷病者に触れることは,愛護的信頼関係を構築するための第一歩となり,バイタルサインを測定する以上の効果も期待されるため,実施すべき観察と位置づけられる。また、各バイタルサインの所見を組み合わせて考えることにより、病態推定も可能となる。
ケース2
23時11分「58歳男性,呼吸苦。」との指令にて出場した。
 現場到着時,傷病者は寝室ベッド上に座し,意識レベルはJCSⅠ桁で,喘鳴音が著明に観察された。顔面は蒼白で多量の冷汗が認められ,口唇部にはチアノーゼが出現していた(絵5)。右上肢は骨折のためギブスを装着,左橈骨動脈で脈拍を触知したが触れず,総頸動脈では微弱に触れる程度であった。皮膚の抹消冷感も同時に観察され,高濃度酸素マスクにより10リットル/分を投与した。妻から「隣で寝ていたら,急に苦しさを訴えた。私が目を覚ますと,真っ青な顔つきをしていたので救急要請した。普段は,狭心症で近医にかかっている。」と聴取した。
現場到着時,傷病者は寝室ベッド上に座し,意識レベルはJCSⅠ桁で,喘鳴音が著明に観察された。顔面は蒼白で多量の冷汗が認められ,口唇部にはチアノーゼが出現していた(絵5)。右上肢は骨折のためギブスを装着,左橈骨動脈で脈拍を触知したが触れず,総頸動脈では微弱に触れる程度であった。皮膚の抹消冷感も同時に観察され,高濃度酸素マスクにより10リットル/分を投与した。妻から「隣で寝ていたら,急に苦しさを訴えた。私が目を覚ますと,真っ青な顔つきをしていたので救急要請した。普段は,狭心症で近医にかかっている。」と聴取した。
ケース2の検証
医師による初診時の傷病名は急性心筋梗塞であった。呼吸苦との指令内容であったが,年齢・発症時間から出場途上に隊員間で同疾患の疑いを持って現場に至ることができた。傷病者接触時の外観上の観察所見および大まかなバイタルサインの測定から即座に酸素投与実施に結びつき,さらに妻からの供述内容が酸素投与の必要性を裏付け,同疾患を強く疑うことへ一歩近づいた。また,搬出体位を座位とし,車内収容後には容態変化を想定してAEDの準備に至ることができた。AEDは未使用のまま病院到着となったが,早期の高流量酸素投与が良い結果をもたらせたと考えられる。また,現場での大まかなバイタルサインの測定があり,その後の活動を救急隊優位に進めることができたと振り返ることができる。観察・処置にとどまらず,早期に緊急度・重症度が高い三次対応と判断ができ,三次医療施設への搬送について,先手を打って家族へ説明し,受け入れ要請から現場出発までスムーズな救急活動をすることが可能となった。
しかしながら,車載心電図モニターを装着しようにもアンダーウェア3枚,パジャマ,フリース,はんてんを着込み,厚着のため電極装着が困難であった。骨折肢があり脱衣困難で,裁断するため必要性を説明するも了承は得られず,呼吸苦を訴え前傾姿勢の傷病者に対し,緊急走行中の救急車内では二次的危険要素も予測された。
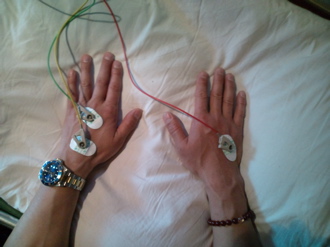 写真2
写真2
両手背に電極を貼ったところ
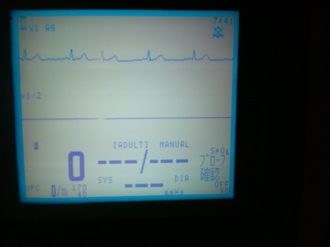 写真3
写真3
両手背からの心電図波形
前述のような状況から心電図電極を両手背に装着(写真2)して心電図波形を観察した(写真3)。この方法は,心臓から遠位となり詳細な観察は期待できないが,リズム不整や致死的不整脈の観察は可能である。NASA誘導等も装着を断念する前に試したい方法である。
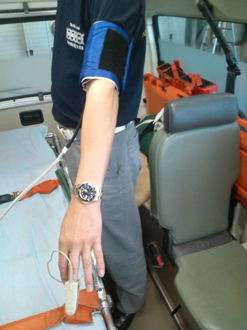 写真4
写真4
自動血圧計のカフを左上腕部に巻き加圧し,パルスオキシメータを同側手指に装着したところ
さらに厚着のため血圧測定時に聴診器を適切な位置に当てられないため,自動血圧計のカフを左上腕部に巻き加圧し,パルスオキシメータを同側手指に装着(写真4),血中酸素飽和度および触診法を用いた測定方法にて収縮期血圧のみを測定した(写真5)。
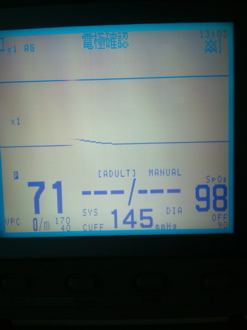 写真5
写真5
血中酸素飽和度および触診法を用いた測定方法にて収縮期血圧を測定
写真5-1 脈拍消失
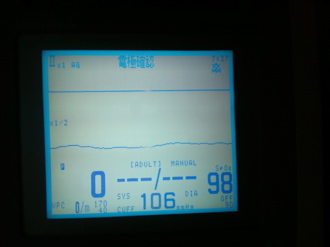 写真5-2 加圧完了後10〜15秒遅れで減圧中に脈波が0(ゼロ)なる
写真5-2 加圧完了後10〜15秒遅れで減圧中に脈波が0(ゼロ)なる
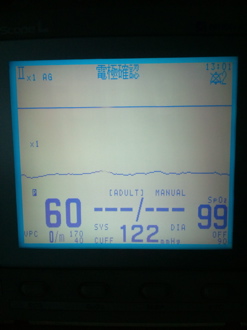 写真5-3 脈拍触知可能
写真5-3 脈拍触知可能
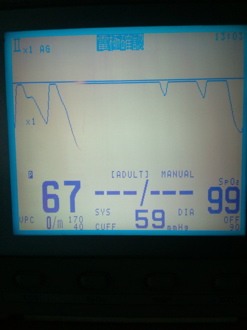 写真5-4 脈波再出現
写真5-4 脈波再出現
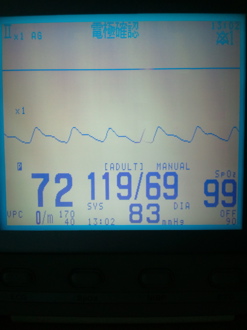 写真5-5 血圧測定値
写真5-5 血圧測定値
振り返ってみると,下腿部での測定方法も選択肢の一つであったし,今回は測定できたが末梢循環不全がある場合,血中酸素飽和度が的確に表示されないということも念頭に置くべきである。
>
北海道という地域性もあるが,冬期間での救急要請時にはバイタルサインの測定方法にも工夫が求められる。今回のケースでは,心電図および血圧の測定方法の一部を紹介したに過ぎない。それぞれの資器材を習得し,現場活動中に応用できることは救急隊員として必要なステップアップである。
まとめ
今回は,救急隊員として基本であるバイタルサインの重要性および測定方法の工夫について綴った。いかなる状況下でも,バイタルサインを測定し,傷病者の現状と以後の容態変化を予測できることは必要不可欠なものであり,それを妨げるものがある場合,救急隊員の最大の武器である五感を活用し乗り越えなければならない。
また,正確なバイタルサインの測定方法も創意工夫のもと,さまざまな方法が存在することを認識し,日常訓練から負荷をかけた想定の中で観察できる力を養っていくこと意識すべきである。
大規模災害や多数傷病者発生事案では上記のような活動が求められるのは必然的であるが,日常の救急出場時にも活用できることを再認識してほしい。それに基づき,日常訓練に励むことは,災害発生時の「いざ」に立ち向かえる強い救急隊員となるひとつの手段である。
JPTECやICLS,PSLS等々,標準的なプロトコールを学ぶことは重要であるが,まずは基本であるバイタルサインについて学ぶべきである。
OPSホーム>基本手技目次>100824Discovery and Experiences 経験から学べ!(第4回)バイタルサイン
10.8.24/2:12 PM
]]>

コメント